Numéro 2024/1 (Vol. 48)
Articles
Traduction
- Mis en ligne sur Cairn.info le 15/05/2024
- https://www.cairn.info/revue-deviance-et-societe-2024-1.htm
Blog d'infosuicide.org - l'actualité en prévention du suicide.

sur https://www.inrs.fr/*
Le suicide, action de se donner volontairement la mort, fait partie d’un ensemble d’actes appelés conduites suicidaires : suicide, tentative de suicide, idées suicidaires, crise suicidaire (risque suicidaire élevé), équivalents suicidaires (automutilation, conduites à risque...). La conduite suicidaire est un véritable processus pouvant comporter des recherches de solutions, puis des idées suicidaires qui, lorsqu’elles se figent, mènent à des scénarios suicidaires.
Un suicide ou une tentative de suicide
constitue une situation d’urgence à gérer dans l’entreprise, notamment
si l’acte suicidaire s’est produit sur le lieu du travail : appel des
secours spécialisés, protection des collègues confrontés à la scène de
l’acte suicidaire, dissimulation visuelle des lieux où la scène s’est
déroulée, information de la famille, etc.
C’est aussi un événement majeur qui doit interpeller l’entreprise.
L’extrême souffrance de la personne qui passe à l’acte peut témoigner
(au-delà de l’impasse existentielle dans laquelle elle se trouve) d’une
situation de malaise plus largement répandue dans l’entreprise. La
prévention des suicides au travail passe donc d’abord par une démarche
globale de prévention des risques psychosociaux et, en cas de passage à
l’acte, par une analyse de l’acte suicidaire.
De nombreuses études épidémiologiques ont établi un lien entre des contraintes de travail et l’apparition d’une dépression. Celle-ci peut, ensuite, favoriser un passage à l’acte suicidaire. Des études montrent également un lien entre le suicide ou les idées suicidaires et des contraintes de travail.
Parmi ces contraintes associées, on retrouve notamment une forte exigence psychologique, l’absence de marges de manœuvre, les situations de harcèlement moral/sexuel ou de violences internes ou externes ou encore l’insécurité de la situation de travail.
Sur la base des données de l’enquête Conditions de travail 2016 de la Dares, une publication a identifié des facteurs de risque auxquels les idées suicidaires sont associées : forte exigence psychologique, peu de sens au travail, violences internes, pour les hommes et les femmes ; peu de possibilité de développer de nouvelles compétences, insécurité de l’emploi pour les hommes ; manque d’autonomie, exigences contradictoires ou conflits de valeurs, changements importants pour les femmes.
De façon empirique, l’accompagnement des entreprises sur le sujet fait apparaître que le manque de reconnaissance joue aussi un rôle dans le passage à l’acte suicidaire.
Il existe également des actes suicidaires qui ne sont pas la conséquence d’un état dépressif sous-jacent, qui marquent un passage à l’acte brutal (raptus), lié à un élément déclencheur conjoncturel, et auquel personne ne s’attendait dans l’entreprise.
Le choix de se suicider sur son lieu de travail n’est pas neutre ; c’est un message adressé à la collectivité de travail, même s’il arrive parfois que des suicides sur le lieu du travail soient indépendants de la situation professionnelle, le lieu du travail fournissant alors une occasion pour passer à l’acte (suicide par chute de hauteur dans le secteur du bâtiment, usage d’une arme de service, prise de médicaments pour des personnels de santé par exemple).
Quelques chiffres
Sur la base des données du Centre d’épidémiologie des causes médicales de décès (Cépidc – Inserm), en France, pour l’année 2021, le taux de décès par suicide était de 13,9 pour 100 000 habitants, soit près de 9 000 cas, avec une sous-estimation d’environ 10 % selon Santé publique France. Selon les données d’Eurostat 2019, le taux de suicide en France est l’un des sept plus élevés de l’Union européenne. Une étude exploratoire menée par Santé publique France avec quelques instituts médico-légaux montre qu’en 2018 près de 10 % des suicides analysés pouvaient avoir un lien potentiel avec le travail. En 2016, d’après l’enquête Conditions de travail de la Dares, 5,2 % des hommes et 5,7 % des femmes, issus de la population active, avaient eu des idées suicidaires.
Un suicide ou une tentative de suicide constitue une situation de choc pour l’ensemble de l’entreprise. Cet acte, d’une violence extrême, laisse souvent les différents acteurs de l’entreprise dans le désarroi, d’autant plus lorsqu’il existe la présomption d’un lien avec le travail. La manière dont l’entreprise va tout d’abord traiter l’urgence puis analyser cet événement est déterminante pour la suite de son activité.
La prévention des suicides au travail passe tout d’abord par une démarche globale de prévention des risques psychosociaux. En cas de passage à l’acte, une démarche spécifique doit être menée.
En cas de suicide ou de tentative de suicide (que l’événement se soit déroulé sur le lieu du travail ou en dehors), l’entreprise doit réagir en urgence. Un tel événement constitue un événement majeur potentiellement traumatisant pour l’ensemble de la communauté de travail, d’où l’importance des actions qui vont être mises en place.
Une communication interne forte doit souligner la gravité de l’événement et prendre en compte la part éventuelle des facteurs professionnels dans sa survenue. Les raisons d’un suicide sont toujours complexes à démêler. Mais il faut accepter de rechercher d’éventuels facteurs liés au travail et adresser ainsi aux salariés le signal que des pistes d’actions pour améliorer les conditions de travail vont être examinées.
À l’inverse, réduire d’emblée les causes du suicide à des raisons personnelles fait passer le message que l’entreprise ne s’interroge pas sur son organisation du travail et que rien ne va bouger. Cette posture ne peut qu’engendrer de la crainte voire de la peur chez les salariés, l’absence de réponse organisationnelle signifiant la banalisation du suicide.
Une prise en charge psychologique des collègues de la victime (et de la victime elle-même dans le cas d’une tentative de suicide) doit être proposée (le médecin du travail pouvant suggérer à l’entreprise quelques intervenants spécialisés). La possibilité pour les salariés qui en font la demande de participer à des débriefings psychologiques peut réduire le risque de passage à l’acte pour d’autres et les cas de stress post-traumatique. Ces séances, proposées de façon individuelle ou collective, dans ou hors de l’entreprise, doivent être animées par un spécialiste extérieur, sur une période suffisamment longue pour que toutes les personnes touchées par cet événement puissent « évacuer » le traumatisme. Elles permettront d’orienter les personnes en souffrance vers des thérapeutes spécialisés.
Une fois les mesures prises pour, d’une part, protéger le salarié qui a tenté de se suicider et, d’autre part, préserver les collègues du salarié (et plus largement son environnement professionnel), il est essentiel, dans un but de prévention, qu’une analyse approfondie de l’événement soit réalisée. Celle-ci peut être réalisée par le CSE par le biais du recours à un expert habilité ou d’une enquête menée par une délégation paritaire. Étant donné la gravité de la situation que manifeste l’acte suicidaire, il est nécessaire d’analyser d’abord cet événement avant de procéder à une démarche plus globale de prévention des risques psychosociaux.
Dans le cas d’une expertise CSE, sur la base du constat d’un risque grave identifié et actuel, révélé ou non par un accident du travail, une maladie professionnelle ou à caractère professionnel (art. L. 2315-94 du Code du travail), le CSE peut confier l’analyse de l’événement à un cabinet de consultants, habilité en tant qu’expert auprès des CSE.
Dans le cas d’une délégation d’enquête paritaire, suite à un accident de travail, une maladie professionnelle ou à caractère professionnel (art. L. 2312-13 et art. R. 2312-2 du Code du travail), ce sont les membres du CSE (ou, en fonction de l’organisation mise en place dans l’entreprise, de la CSSCT) qui réalisent eux-mêmes l’analyse et prennent directement en charge la question du suicide au travers de la recherche des facteurs d’ordre professionnel. Cette analyse approfondie permet de débattre de la place du travail dans la survenue du suicide, afin de prendre les mesures nécessaires pour qu’un tel événement ne se reproduise pas.
Ces deux approches peuvent se compléter utilement. Les éléments mis au jour grâce à l’enquête menée par le CSE peuvent venir légitimer dans un second temps le recours à un expert, pour une analyse plus globale sur l’organisation.
Enquêtes susceptibles d’être menées après un suicide ou une tentative de suicide d’un salarié
Agir sur les risques psychosociaux après l’événement
Une fois que les facteurs liés au travail ayant pu contribuer à l’acte suicidaire auront été analysés, l’entreprise devra élargir son champ d’investigation et mener ou revenir à une démarche globale de prévention des risques psychosociaux (voir dossier Risques psychosociaux), en tenant compte des résultats de l’analyse de l’acte suicidaire.
Limites des numéros verts
Attention, la mise à disposition d’un numéro vert anonyme et gratuit ne peut se substituer à une véritable prise en charge psychologique. De plus, elle ne permet pas d’identifier et d’agir sur les facteurs de risques psychosociaux.
Une déclaration d'accident du travail doit être établie par l’employeur quand le suicide ou la tentative de suicide se produit sur le lieu et au temps du travail, ou sur le trajet domicile-travail. Si l’employeur ne l’a pas fait, les ayants droit, ou le travailleur en cas de tentative, ont la possibilité de faire cette déclaration auprès de la caisse primaire d’assurance maladie dans les deux ans qui suivent l’événement.
Pour un suicide ou une tentative de suicide survenant hors du lieu ou du
temps de travail, une déclaration pourra également être faite,
respectivement par les ayants droit ou le travailleur. Dans ce cas,
contrairement à l’hypothèse où l’accident survient sur le lieu et au
temps du travail, la présomption d’imputabilité ne s’applique pas. Il
appartiendra donc au demandeur de démontrer le lien entre le suicide ou
la tentative de suicide et le travail).
Santé mentale et psychiatrie. Mise en oeuvre de la feuille de route, Etat d’avancement au 1er mars 2024
Frédéric Valletoux, ministre chargé de la Santé et de la Prévention, a réuni le vendredi 26 avril 2024 l’ensemble des acteurs engagés dans le déploiement de la feuille de route « Santé mentale et psychiatrie ».
Lancée en juin 2018, cette feuille de route a contribué de façon décisive à installer la santé mentale dans le débat public et à lever certains tabous. Comportant initialement 37 mesures, celle-ci a été enrichie de nouvelles mesures à l’issue des Assises de la santé mentale et de la psychiatrie en 2021 et en compte désormais 50. Il s’agit donc d’un document évolutif.
Des moyens substantiels ont été mobilisés et continueront de l’être pour accompagner son déploiement. Au-delà, la mobilisation durable et collective de tous les acteurs porteurs de cette stratégie est déterminante pour atteindre les objectifs fixés en matière de prévention des troubles psychiques, d’accompagnement des personnes qui en souffrent et de leurs proches, et de changement de regard sur ces troubles.
L’année 2023 s’est traduite par de nombreuses avancées. Les mesures de promotion et de prévention mobilisent de plus en plus d’acteurs et de citoyens, comme en atteste le déploiement du secourisme en santé mentale, avec près de 114 038 secouristes formés depuis 2019.
17 centres du 3114 (numéro national de prévention du suicide) sont actuellement actifs et ont répondu l’an dernier à près de 268 000 appels. Ils bénéficient d’un financement de 24 millions d’euros par an. Le dispositif de prévention du suicide VigilanS, financé à hauteur de 11 millions d’euros, est quant à lui déployé dans l’ensemble des régions françaises, y compris les territoires d’outre‑mer.
Parallèlement, le maillage territorial de l’offre de prise en charge se poursuit. Les centres médico- psychologiques pour enfants et adolescents continuent d’être renforcés grâce au recrutement de 400 professionnels supplémentaires. 125 maisons des adolescents accueillent, partout en France, 100 000 jeunes par an. De même, le renforcement du réseau des 700 Groupes d’Entraide mutuelle permet aux personnes suivies de recréer du lien, de s’investir dans un collectif à la mesure de leurs besoins et de leurs souhaits, ou encore de retrouver une dynamique professionnelle.
Par ailleurs, 243 006 patients ont bénéficié du dispositif MonSoutienPsy en 2023. Comme l’a annoncé le Premier ministre, le dispositif évoluera prochainement avec une revalorisation du tarif des consultations, un rehaussement du nombre de séances et la suppression de la prescription initiale par les médecins.
En complément de cette feuille de route, l’engagement en faveur de la santé mentale se concrétisera dans les prochaines semaines par les Assises de la pédiatrie et de la santé de l’enfant, au mois de mai, puis par le lancement d’un Conseil national de la refondation (CNR) dédié à la santé mentale, qui s’ouvrira en juin et se clôturera en juillet.
Ce CNR santé mentale, fidèle à l’esprit de la démarche des CNR en santé, permettra de valoriser toutes les initiatives issues des territoires et de la société civile pour apporter des réponses innovantes et de proximité. Une attention particulière sera portée à la santé mentale des jeunes (enfants, adolescents et étudiants) dont le Premier ministre a annoncé qu’il en faisait une de ses priorités.
Télécharger le communiqué de presse en PDF
Pour en savoir plus :
Consulter l’article sur la Feuille de route de la santé mentale et de la psychiatrie)]
Article 1. Le Tabou du suicide
Bellomia Etienne
psychanalyste
Membre de la FNP.
Membre de la commission prévention suicide de Carpentras (84)
246 avenue jean Monnet
84800 Isle sur la sorgue
Dans Psy Cause 2024/2 (N° 89), pages 5 à 12
Comme pour tout vocable, il y a une histoire ancrée dans l’inconscient collectif. La plupart sont utilisés et acceptés car souvent d’une utilité banale. Cependant un mot peut entrainer une difficulté.
Pour le suicide il en est de même, ce terme tient en lui-même un tabou dû à l’histoire et les conflits autour de cette locution. La religion, notamment au moyen-âge, a fortement contribué au développement de cet interdit. Il crée un malaise autant pour celui qui l’entend que pour celui qui le prononce Par conséquent la psychanalyse est interrogée sur ce qui peut se tramer derrière celui-ci. La souffrance psychique du patient suicidaire, cache bien des choses. L’inconscient doit, alors être interrogé afin de briser l’emprise du tabou.
PLAN
IL était une fois : le suicide
Un tabou qui interroge
Un tabou inconscient
Briser ce tabou ?
https://www.cairn.info/revue-psy-cause-2024-2-page-5.htm?contenu=article
Background: According to recent research, the Internet and social media are shaping and changing how we die and mourn. However, the use of social media after bereavement by suicide remains poorly understood. Thus, emerging research is needed to better assess the role that social media can play after bereavement by suicide. The objective of our study was to evaluate the use of social media in French people bereaved by suicide and to assess their expectations toward social media.
Method: We conducted a national cross-sectional online survey including French people bereaved by suicide assessing their use of social media after the death of their relative. All adults bereaved by suicide were eligible to participate in the study. An online 26-item questionnaire collected sociodemographic and loss-related characteristics and evaluated four dimensions: (1) the use of social media in daily life, (2) the perceived needs regarding suicide bereavement, (3) the use of social media associated with the suicide loss, and (4) the expectations regarding the development of an online resource for people bereaved by suicide and proposals regarding the development of such a resource.
Results: Among 401 participants, 61.6% reported using social media after the death of their relative by suicide, especially those recently bereaved, those receiving counseling and bereaved parents. The participants mainly used social media to reach peers bereaved by suicide and to memorialize, while they expected social media to help them finding information on suicide and accessing bereaved peers. Younger participants were more prone to use social media to memorialize, while bereaved partners and those bereaved by the suicide of a parent were less prone to use them with such aim.
Discussion: A large part of people bereaved by suicide use social media for their grief process, mainly to contact peers bereaved by suicide and to memorialize their loved one. According to or results, social media contributes to contemporary grief processes after suicide bereavement and can be seen as putative means to improve the well-being of people bereaved by suicide.
Keywords: Grief; Social media; Suicide; Suicide bereavement.
Sociologie du suicide : approches contemporaines
Angeliki DRONGITI
IMT Atlantique (Nantes)-Lemna, membre du Cresppa-CSU
Baptiste BROSSARD
Department of Sociology, University of York
Dans Déviance et Société 2024/1 (Vol. 48)2024/1 (Vol. 48), pages 7 à 20
Éditions Médecine & Hygiène ISSN 0378-7931
Numéro spécial « Sociologie du suicide »
Plan
https://www.cairn.info/revue-deviance-et-societe-2024-1-page-7.htm
Journée mondiale de prévention du suicide pour les années 2024-2026 :
« Changer le discours sur le suicide ».
Source https://www.iasp.info/2024/05/15/worldsuicidepreventionday2024/
Sélectionné suite à une consultation publique avec plus de 250 réponses provenant de 56 pays, ce sera le thème officiel pour les trois prochaines années retenu par l'IASP.
La Journée mondiale de prévention du suicide est célébrée chaque année le 10 septembre pour attirer l'attention sur cet important problème de santé publique à l'échelle mondiale et pour diffuser le message selon lequel les suicides sont évitables.
Créée en 2003 par l'Association internationale pour la prévention du suicide en collaboration avec l'Organisation mondiale de la santé (OMS) World Health Organisation (WHO), la journée vise à attirer l'attention sur le problème, à réduire la stigmatisation et à sensibiliser les organisations, les gouvernements et le public, en transmettant le message singulier que les suicides sont évitables.
L’objectif de ce thème est de sensibiliser à l’importance de changer le discours autour du suicide et de transformer la façon dont nous percevons cette question complexe. Changer le discours nécessite un changement systémique. Il s’agit de passer d’une culture de silence et de stigmatisation à une culture d’ouverture, de compréhension et de soutien. Cela signifie plaider en faveur de politiques et de lois qui donnent la priorité à la santé mentale, augmentent l’accès aux soins et apportent un soutien à ceux qui en ont besoin. Cela signifie investir dans la recherche pour mieux comprendre les complexités du suicide et développer des interventions fondées sur des données probantes.
Dans le cadre de la campagne du WSPD 2024-2026, l'IASP lance un appel à l'action : « Démarrez la conversation ». Cet appel encourage les individus, les communautés, les organisations et les gouvernements à s'engager dans des discussions ouvertes et honnêtes sur la santé mentale et le suicide. En entamant des conversations, nous pouvons éliminer les obstacles et sensibiliser, prendre des nouvelles avec un ami ou un proche, partager des histoires personnelles et plaider en faveur de ressources et de services de soutien en santé mentale. Chaque conversation, aussi petite soit-elle, contribue à une société plus solidaire et plus compréhensive.
En abordant ces domaines et en travaillant en collaboration entre les secteurs, nous pouvons créer une société plus solidaire et compatissante où le suicide est évitable et où chacun se sent valorisé et compris.

https://www.iasp.info/2024/05/15/worldsuicidepreventionday2024/
***
Retrouvez toutes les manifestations déjà en ligne classées par régions, En rouge les dernières mises à Jour et en violet quand des actes, vidéo ont été réalisés.
NATIONALE :
Hospitalisations pour gestes auto-infligés : une progression inédite chez les adolescentes et les jeunes femmes en 2021 et 2022
Études et résultats
N° 1300
Paru le
16/05/2024 https://drees.solidarites-sante.gouv.fr*
En cohérence avec les observations de terrain et les résultats d’enquête alertant sur une dégradation de la santé mentale des adolescentes et des jeunes femmes, le taux d’hospitalisation pour geste auto-infligé progresse de façon brutale et inédite dans cette population. Une première hausse graduelle entre 2015 et 2019 est observée, interrompue momentanément en 2020, suivie par une seconde hausse marquant une rupture en 2021, nettement plus importante que les évolutions passées. En 2022, les niveaux atteints se stabilisent par rapport à 2021 chez les 10-14 ans et poursuivent leur augmentation de façon moins marquée chez les 15-24 ans, avec des taux inédits par rapport aux années passées. Concernant les taux d’hospitalisation en MCO, comparé à la période 2010-2019, leur moyenne en 2021-2022 progresse ainsi de +71 % chez les filles de 10-14 ans, +44 % pour les 15-19 ans et +21 % chez les 20-24 ans. La progression observée des taux d’hospitalisation en psychiatrie est encore plus importante : +246 % pour les 10-14 ans, +163 % pour les 15-19 ans et +106 % pour les 20-24 ans. En psychiatrie, le taux d’hospitalisations pour geste auto-infligé de la patientèle féminine âgée de 10 à 19 ans double entre 2012 et 2020 puis double de nouveau entre 2020 et 2022.
Les données de 2023, publiées ce même jour dans un jeu de données à part, montrent un tassement de la tendance en MCO chez les patientes de 15 à 19 ans avec un maintien des effectifs de patientes à des niveaux proches de ceux de 2022 (graphique ci-dessous). En revanche, concernant les patientes de 10 à 14 ans et de 20 à 24 ans, les effectifs augmentent à nouveau pour les premières et continuent de progresser pour les secondes, en 2023. En psychiatrie, la tendance continue sa hausse en 2023 mais concerne toutes les classes d’âge et les deux sexes, ce qui peut laisser penser qu’il s’agirait pour partie d’une amélioration du codage statistique dans ces établissements.
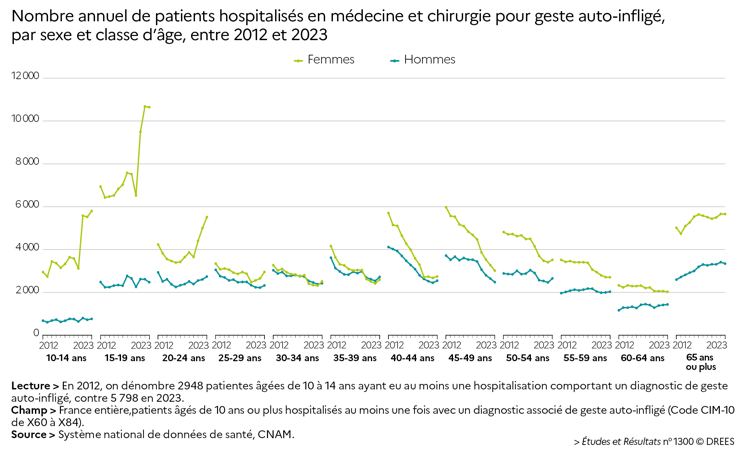
Les analyses dédiées à cette catégorie de la population soulignent que la hausse est généralisée sur le territoire bien que plus marquée dans certaines régions, telle l’Occitanie. Les différents territoires de résidence des patientes, ruraux, urbains ou banlieue, favorisés ou défavorisés, sont tous concernés par cette progression. L’augmentation observée est toutefois plus marquée parmi les patientes résidant dans les communes les plus favorisées, bien que celles-ci restent moins représentées que celles des jeunes habitantes des communes les plus défavorisées.
Par ailleurs, les résultats indiquent que la progression des gestes auto infligés chez les adolescentes et jeunes femmes touche l’ensemble des modes opératoires avec une prépondérance des intoxications médicamenteuses volontaires, qui représentent les deux-tiers de leurs hospitalisations, suivies des lésions infligées par un objet tranchant et des gestes plus violents (pendaisons, sauts d’une hauteur etc.). Enfin, la part des patientes de 10 à 24 ans dont l’hospitalisation comporte un passage en unité de soins intensifs reste stable, autour de 10 %, laissant à penser que les gestes aux conséquences les plus sévères progressent de la même façon.
Une tendance à la hausse des taux d’hospitalisation qui n’est pas observée chez les adultes de plus de trente ans, ni chez les garçons et les jeunes hommes
À l’inverse, les taux d’hospitalisations pour geste auto-infligé baissent de façon continue depuis 2010 chez les hommes et femmes âgés de 30 à 55 ans, comme marqués par un effet de génération des personnes nées dans les années 1970 et 1980, qui feraient moins de passages à l’acte que leurs aînés aux mêmes âges. Chez les garçons et jeunes hommes de 10 à 24 ans, la stabilité sur 16 ans des taux à des niveaux bien en deçà de ceux des jeunes filles dénote singulièrement. La recherche d’un pendant masculin à l’augmentation des gestes auto infligés chez les filles au travers d’une éventuelle hausse des comportements à risque (qui peuvent se traduire par des agressions physiques, des accidents de transport ou des prises de toxiques), se révèle infructueuse, les hospitalisations en lien avec ces motifs n’ayant pas tendance à augmenter particulièrement chez les hommes de 10 à 24 ans.
Près de 85 000 personnes ont été hospitalisées au moins une fois en lien avec un geste auto infligé en 2022, 64 % d’entre elles sont des femmes. La moitié de ces personnes ont été hospitalisées en psychiatrie. Les modes opératoires de ces hospitalisations sont très largement les intoxications médicamenteuses volontaires (75 % des hospitalisations en MCO et 61 % en psychiatrie) suivies des lésions par objet tranchant (10 % en MCO et 19 % en psychiatrie) et des gestes « violents1 » (6 % en MCO et 12 % en psychiatrie).
Les données du SNDS manquent d’informations socio-économiques au niveau individuel, l’affiliation à la complémentaire santé solidaire (CSS, ex-CMU-C et ACS) et l’indice de défavorisation sociale de la commune de résidence sont utilisés pour l’approcher. Les bénéficiaires de la CSS représentent près de 26 % des patients hospitalisés pour un geste auto-infligé, contre 11 % de l’ensemble des personnes ayant consommé des soins en 2022 et il existe un gradient social marqué en la défaveur des habitants des communes les plus défavorisées.
D’importantes disparités entre les taux départementaux de patients hospitalisés pour geste auto-infligé en MCO sont observées. Hors Mayotte, Ils varient de 35 pour 100 000 habitants en Guadeloupe à 260 dans la Somme. Plusieurs départements, notamment dans les Hauts-de-France, la Bretagne et la Bourgogne Franche-Comté ont des taux bien supérieurs à la moyenne nationale qui est de 113 pour 100 000 habitants, à l’inverse des départements d’Outre-Mer et d’Île de France qui présentent des taux inférieurs.
Si vous êtes en détresse et/ou avez des pensées suicidaires, si vous voulez aider une personne en souffrance, vous pouvez contacter le numéro national de prévention du suicide, le 3114.
Il est accessible 24h/24 et 7j/7, gratuitement, en France entière.
Un professionnel du soin, spécifiquement formé à la prévention du suicide, sera à votre écoute.